Historias de Cáncer de Pulmón
ROS1 Positivo (ROS1+), Etapa 4

Sepa que si está buscando en Google los pronósticos de supervivencia pronosticadas para el cáncer de pulmón en etapa IV es mejor no prestarle atención. La mayor parte de esa información está desactualizada.
Estos nuevos tratamientos, ya sea terapia dirigida, inmunoterapia o vacunas personalizadas, etc. están cambiando drásticamente las tasas de supervivencia. Entonces, tenga algo de esperanza y positividad. Yo soy una prueba viviente de que esas predicciones no siempre son verdaderas.
Lisa Goldman
Nombre: Lisa Goldman (45 años)
Diagnóstico:
- Cáncer de pulmón ROS1 positivo
- Etapa 4
Primeros Síntomas:
- Tos persistente (meses)
- Poco de sangrado al toser
- Fiebre alta
- Sudoral dormir
Diagnósticos Erróneos:
- Gripe común
- Bronquitis
- Vías irritadas (para explicar el sangrado al toser)
Tratamiento:
- Quimioterapia (4 ciclos)
- Quimioterapia de Mantenimiento (4 ciclos)
- Píldoras de Terapia Dirigida
- Diagnóstico
- ¿Cómo fue que te diagnosticaron?
- ¿Qué sentiste cuando te diagnosticaron?
- ¿Cómo fue estar con un tanque de oxígeno todo el tiempo?
- Te sorprendiste porque jamás habías fumado.
- ¿Cómo escogiste a cual hospital ir?
- ¿Te cambiaste con un especialista en cáncer de pulmón?
- ¿Qué te hizo regresar al otro hospital más pequeño?
- ¿Algún consejo sobre la relación paciente-doctor?
- Tratamientos y Efectos Secundarios
- ¿Escogiste tu tratamiento?
- ¿Por cuántos ciclos de quimioterapia pasaste?
- ¿Cuales fueron los efectos secundarios de la quimioterapia?
- Por favor califica los efectos secundarios que tuviste debido a la quimioterapia.
- ¿Cómo respondiste a la quimioterapia?
- ¿Se te cayó el cabello?
- ¿Cómo te enteraste de la terapia dirigida?
- ¿Tuviste que abogar por ti misma?
- En ese momento, ¿cómo te sentías?
- ¿Tuviste efectos secundarios por la terapia?
- ¿Cuánto tiempo llevas con el tratamiento de píldoras?
- Vida Fuera del Tratamiento
- ¿Cómo le hablaste a tus hijos acerca del cáncer?
- ¿Cuál es tu consejo para otros padres?
- ¿Cómo te pusiste en contacto con los profesionales?
- ¿Cuál es tu consejo para pacientes que acaban de ser diagnosticados con cáncer de pulmón?
- ¿Cómo lidiaste con el estrés emocional?
- ¿Qué fue lo que más te ayudó?
- La familia es una parte importante de este viaje.
- El apoyo llegó de aquellos que ya habían pasado por traumas.
- El apoyo también llegó de lugares inesperados.
Diagnóstico
¿Cómo fue que te diagnosticaron?
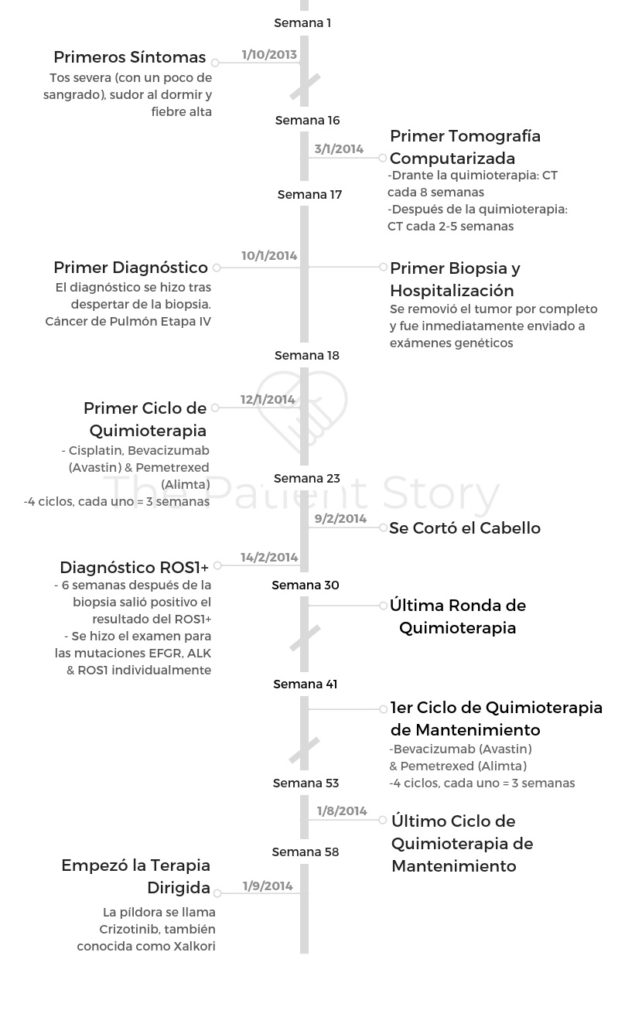
Resumen: Me diagnosticaron con un resfriado y bronquitis durante meses. Cuando por fin me dijeron que era cáncer tenía tres costillas rotas por toser tan fuerte, sudores nocturnos, fiebre, y estaba tosiendo un poco de sangre. Me habían realizado múltiples radiografías cuando debería haber recibido una tomografía computarizada de baja dosis. Eso habría mostrado el cáncer.
Rara vez me enfermo o voy al médico, pero había tenido un resfriado persistente y tos durante varias semanas, así que finalmente decidí ir al médico. Odio tomar medicamentos, incluso antibióticos, porque prefiero guardarlos para cuando realmente los necesito.
Me tomó mucho tiempo, probablemente un mes, hasta que fui a urgencias durante un fin de semana y mi amiga me dijo que era hora de ir a pedir antibióticos o algo.
Así que eso es lo que hice. Fui a urgencias que estaba abierta los fines de semana y me hicieron una radiografía rápida de mis pulmones. Me dieron antibióticos y jarabe de codeína para la tos.
Dijeron que la radiografía se veía totalmente limpia. Esto fue en octubre de 2013. En ese entonces estaba muy bien físicamente, enseñaba cinco clases de spinning a la semana y todo tipo de clases de ejercicio, comía de manera saludable y todo eso. Empecé a tomar los medicamentos y no mejoré, de hecho, empeoré un poco.
Luego, un par de semanas después, fui con mi doctora primaria a mediados de noviembre y le dije que la tos había empeorado. Ella escuchó mis pulmones y me hizo un examen rápido y dijo que creía que era una especie de bronquitis. Entonces me recetó un antibiótico diferente y un inhalador. Ese fue el primer inhalador que había tenido en mi vida.
Nunca había tenido asma ni alergias ni nada por el estilo. Ahora que lo pienso, debí haber preguntado acerca del tratamiento ya que en vez de indagar más me dieron un tratamiento para algo de lo que no tenía antecedentes. Sin embrago, eso fue lo que pasó.
Regresé a casa con mi inhalador y algunos otros medicamentos y seguí el tratamiento algunas semanas, pero no vi mejoría alguna. Regresé a principios de diciembre y fue otra vez la misma rutina: me subió el nivel a un inhalador más potente, agregó esteroides y aún así no funcionó.
Empecé a toser sangre a mediados de diciembre. No eran grandes cantidades, solo pequeñas gotas de vez en cuando. Pero aún así quería irme a revisar.
No era color rojo vivo, sino más como un tono oscuro entre naranja y café. Fue un poco, nada alarmante que me hiciera tener que ir corriendo a urgencias, pero sí llamó mi atención como si fuera una señal de que debía revisarme bien porque algo andaba mal.
Fui con mi doctora y me dijo que el sangrado era debido a que tenía las vías respiratorias inflamadas ya que tenía ya meses con una tos severa. Me dijo que no me preocupara y que me fuera a casa y disfrutara mi descanso.
En ese tiempo mis hijos estaban en sus vacaciones de invierno e íbamos a ir a visitar a mis padres a Palm Desert en el sur de California. Por último me dijo que si al volver, en enero, seguía teniendo molestias entonces me harían otros rayos-x para ver que todo estuviera bien.
Sin embargo, las cosas empezaron a empeorar con rapidez. Empecé a tener fiebre alta y mucho sudor en la noche, además de la tos con la que ya tenía varios meses.
Dicha tos era tan mala que tiempo después nos enteramos de que tenía tres costillas rotas por todo el esfuerzo. Mi madre me dijo que fuera por uno rayos-x de inmediato y así lo hice. Ahí en Palm Desert fui al hospital.
Ahora que ya sé más al respecto sé que basado en los resultados de esos rayos-x debieron ordenarme una tomografía computarizada de inmediato.
No lo hicieron. En vez me dijeron que, a pesar de que había unas cosas anormales en el resultado, ellos creían que era una neumonía. Me dieron medicamentos más fuertes y me dijeron que unas semanas después, al regresar a casa, me hiciera una tomografía.
Mark, un amigo de la familia que es doctor y que también estaba de visita en casa de mis padres durante ese período, me dijo que algo no cuadraba.
Él no es ni oncólogo, ni pulmonólogo, sino gastroenterólogo. Nunca mencionó el cáncer, solo me dijo que no tenía sentido que después de haber estado con un tratamiento tan fuerte por tanto tiempo no hubiera tenido mejoría alguna, al contrario.
Me dijo que dejara de buscar respuestas con médicos generales y que fuera directamente con un pulmonólogo.
Ya estábamos por regresar a casa, así que no tenía sentido buscar ayuda médica en Palm Desert. El día que volvimos fui a ver a un pulmonólogo.
Me veía perfectamente bien, pero al escuchar mis pulmones y hacerme una lectura de oxígeno que salió alrededor de 70 cuando lo normal es entre 90 y 100, me envió de inmediato al hospital a que me hiciera una tomografía.
Al terminar fui de nuevo con el pulmonólogo en el piso de arriba. Sacó los resultados y me mostró todo. Mis pulmones aparecían completamente blancos en la imagen lo cual es malo.
Sin embargo, él nunca mencionó la palabra cáncer. A mi tampoco me pasó por la mente ya que no me consideraba como la estereotípica paciente de cáncer de pulmón. Me dijo que tenía que hacerme una biopsia pero me lo dijo tranquilamente para que no me asustara.
Por suerte, mi amigo Mark iba a viajar al Área de la Bahía en esas fechas, así que le dije y estuvo presente. Justo al salir de la biopsia me diagnosticaron y Mark estuvo ahí conmigo y con mi esposo y pudo ayudarnos a facilitar la conversación con el médico.
El cirujano fue directo en cuanto al diagnóstico.
Espero que otra gente tenga mejores experiencias. Al despertar tenía a mi esposo a mi lado y a un amigo que es doctor: Mark.
Al pie de la cama estaba el cirujano que había hecho la biopsia a quien había conocido solo una vez en una cita pre-biopsia. Obviamente había estado ahí mientras me empujaban hacia el quirófano, pero nunca desarrollé una relación estrecha con él.
Sin embargo, ahí estaba al pie de mi cama a las 8pm un Viernes, cansado, queriéndose ir a casa. No lo culpo. Simplemente me dijo: “Parece ser un cáncer de pulmón, etapa 4. En un rato vendrá un oncólogo a verte. Buena suerte. Buenas noches.” Y así como así se fue.
¿Qué sentiste cuando te diagnosticaron?
Haber sido diagnosticada con algo que no había investigado antes y de lo que no sabía mucho fue abrumador. Estaba en shock.
Ni siquiera conocía a alguien que hubiera pasado por algo como esto y tampoco me sabía los términos médicos más básicos. Nunca antes en mi vida había sido anestesiada.
Creo que tenía miedo de ir a casa pero no entendía porque era inseguro. No entendía muchas cosas. Tener a Mark ahí fue una bendición.
Al terminar la biopsia me mandaron a casa, pero Mark estuvo ahí discutiendo con ellos ya que sufro de taquicardia (pulso acelerado).
En ese entonces ni siquiera sabía lo que significaba taquicardia. Al fin de cuentas terminé quedándome en el hospital una semana ya que Mark los pudo convencer.
Aún pienso en lo que hubiera pasado si me hubieran mandado a casa en esas condiciones. Además, yo estaba conectada al oxígeno y me enviarían a casa sin él. Terminé necesitando oxígeno por aproximadamente dos meses.
Una vez que me enviaron a casa simplemente cargaba con mis tanques de oxígeno. Estoy verdaderamente agradecida de haber podido tener a Mark ahí presente.
¿Cómo fue estar con un tanque de oxígeno todo el tiempo?
El hospital se encargó de hacer todos los arreglos. Ellos tienen contrato con un proveedor que va a la casa y monta el compresor. Es una máquina parecida a un aire acondicionado pero portátil.
Tenía una manguera larga que me permitía moverme dentro de la casa, pero al ser muy ruidosa decidimos ubicarla en la sala para que estuviera alejada de los cuartos. Era como tener una correa.
Fue entonces que tuve una larga manguera por toda la casa, ya fuera en la sala, cama o comedor. Siempre estorbaba, la gente tropezaba con ella, se atoraba en las puertas…un dolor de cabeza.
No obstante, al menos no tienes que estar cambiando un tanque constantemente, sino que la máquina se encarga de comprimir el oxígeno de la casa para que lo puedas respirar.
Cuando quería salir de casa, lo cual no sucedía con frecuencia en ese tiempo debido al problema con el oxígeno, usaba un tanque portátil que empujaba.
Eventualmente conseguimos uno pequeño que estaba dentro de una mochila que podía llevar en mi espalda a todos lados.
Siendo honesta, todas esas cosas me ponían nerviosa, así que las primeras semanas prefería permanecer en casa.

Te sorprendiste porque jamás habías fumado.
Lo aprendí de la manera difícil. A pesar de que ya había escuchado el año anterior de un paciente más joven que fue diagnosticado con cáncer de pulmón, seguía pensando que era extraño. Para mí era uno de esos casos en un millón.
Sin embargo, una vez que me diagnosticaron y empecé a indagar más y a conocer a otros pacientes me di cuenta de que no era lo que creía. El cáncer de pulmón está aumentando en los que nunca han fumado, está aumentando en las personas más jóvenes y está aumentando en las mujeres.
El paciente típico ya no es aquel fumador que consumía dos cajetillas al día. Según las estadísticas que he visto, alrededor del 20% de los pacientes recién diagnosticados son fumadores activos. Eso deja al 80% que no lo son.
Una gran parte de ellos son ex fumadores; aproximadamente el 60%. Pero muchos de los ex fumadores dejaron de fumar hace décadas, por lo que no se consideran fumadores.
¿Quién sabe? Para algunas de esas personas su historial de tabaquismo tal vez tiene que ver con su diagnóstico de cáncer de pulmón. Sin embargo, para algunas de ellas tal vez no.
Nunca hemos examinado eso debido al estigma y las suposiciones de que el cáncer de pulmón siempre se debe al tabaquismo.
¿Cómo escogiste a cual hospital ir?
Lo que sucedió fue que al ir a hacerme la biopsia nadie me había advertido. El cáncer ni siquiera había sido discutido. Así que pensé que solo iba a someterme a un procedimiento ambulatorio y luego nos ocuparíamos de lo siguiente basado en los resultados obtenidos.
Cuando me desperté me ingresaron en el hospital inmediatamente y me dijeron que cáncer de pulmón de etapa IV y que tenía que comenzar el tratamiento de inmediato. Así que el día siguiente me hicieron varios estudios y después comencé la quimioterapia allí mismo en el hospital, 24 horas después.
No tuve tiempo de buscar médicos u hospitales y de elegir a dónde quería ir. Todavía no sé cómo sucedió. El oncólogo simplemente apareció y me dijo lo que tenía que hacer y que si no seguía el plan al pie de la letra no funcionaría.
No me dieron opciones. No fue hasta tiempo después que me di cuenta de que tuve suerte ya que el oncólogo hizo un muy buen trabajo.
¿Te cambiaste con un especialista en cáncer de pulmón?
Comencé a investigar y me di cuenta de que mi doctora era una oncóloga general. Pensé que tal vez sería bueno acudir a un oncólogo torácico que se especializara en cáncer de pulmón ya que descubrí que había salido positiva en el estudio para detectar una mutación genética llamada ROS1 positiva y quería estar con alguien que tuviera otros pacientes con el mismo diagnóstico.
Empecé a buscar en los hospitales de UCSF y Stanford. Pedí segundas opiniones y al final, después de unos meses, me moví a Stanford. Sin embargo, no me encantó.
¿Qué te hizo regresar al otro hospital más pequeño?
Creía que si iba a Stanford todo iría de maravilla. No es que los médicos no sean brillantes, es solo que me sentí más como un paciente más.
Creo que el énfasis en la investigación ahuyenta al cuidado del paciente y es por eso que me cambié a un hospital comunitario en el que las enfermeras sabían mi nombre. Tenía el número de teléfono de mi oncólogo y menú respondía si necesitaba algo.
No es que los médicos de Stanford no respondan, pero definitivamente no es el mismo tipo de acceso. Hay muchas capas que tiene que atravesar para llegar al médico y el médico no está en la clínica muy a menudo. A veces tan solo un día a la semana.
Al final regresé con un oncólogo general en un entorno comunitario pero habiendo establecido relaciones en los centros académicos para poder consultarlos antes de tomar decisiones importantes sobre mi tratamiento. Para los laboratorios del día a día o incluso las exploraciones de horarios regulares, fue mucho más cómodo para mí estar en ese ambiente.
¿Algún consejo sobre la relación paciente-doctor?
Tuve dificultades al tratar de entablar una buena relación con mi oncólogo y equipo médico debido a toda la presión. Muchas veces se les transmite un mensaje a los pacientes que dice que deben abogar por sí mismos, que deben presionar y que deben hacer investigación propia; y lo hago, pero también busco ser respetuosa.
Ellos son expertos. Yo no tengo un título médico. Además, aunque me da pena admitirlo, uno quiere caerle bien a la gente. Uno quiere que su médico se preocupe por usted y que sonría cuando ingresa a la sala.
No quiere que haga muecas y que diga ‘esta persona está constantemente discutiendo, presionando y cuestionando.’ Ha sido todo un proceso aprender a equilibrar eso.
Abogo por mí misma, pero también trato de mantener cierta deferencia y construir una relación. Así que mi consejo es encontrar la combinación correcta, buscar una segunda opinión y crear un equipo.
Está el doctor al que veo rutinariamente, pero si tengo preguntas es posible que haya otro doctor mucho más especializado que tenga respuestas que me puede ayudar aunque no sea mi doctor primario.
Busqué a ese tipo de personas y las metí a mi ‘equipo’ en el cual también tengo el contacto de otra gente que juega otros roles importantes. Incluso tengo un terapeuta que veo para todo lo emocional porque eso no lo hace un oncólogo.
Lo que más busco en un doctor es que sea alguien que me escuche y que acceda a trabajar con las otras personas que conformar mi equipo. Descubrí que un médico que quiere estar a cargo y no quiere que nadie más me proporcione información no me funciona.
Mi sugerencia para otros pacientes es buscar médicos que tengan experiencia pero que también estén dispuestos a escuchar a otros.
Tratamientos y Efectos Secundarios
¿Escogiste tu tratamiento?
No me dieron opciones. Supongo que tuve la opción de no firmar para acceder al procedimiento, pero fue todo. Básicamente el oncólogo vino y me dijo que era relativamente joven y que como estaba sana y en forma creía que podría tolerar una prescripción de quimioterapia agresiva que debíamos empezar cuanto antes.
Me recetó Cisplatin, Avastin y Alimta. El Cisplatin es tan tóxico que tienen que tratarlo con una gran cantidad de solución salina antes y después para lavar los riñones, por lo que en realidad se convierte en un proceso de 12 horas.
- Ciclo de tratamiento:
- Quimioterapia: Cisplatin + Bevacizumab (Avastin) + Pemetrexed (Alimta)
- 4 ciclos
- Ciclo = 3 semanas
- Aproximadamente 12 horas en un día
- 4 ciclos
- Quimioterapia de mantenimiento: Bevacizumab (Avastin) + Pemetrexed (Alimta)
- 4 ciclos
- Ciclo = 3 semanas
- Entre 6 y 8 horas en un día
- 4 ciclos
- Terapia dirigida: Crizotinib (Xaltori)
- Quimioterapia: Cisplatin + Bevacizumab (Avastin) + Pemetrexed (Alimta)
¿Por cuántos ciclos de quimioterapia pasaste?
Pasé por cuatro ciclos de quimioterapia con Cisplatin, Bevacizumab (Avastin) y Pemetrexed (Alimta). Cada ciclo duró tres semanas. La infusión era el primer día y tomaba aproximadamente 12 horas. La primera se administraba ahí mismo en el hospital.
Normalmente toleraba la primera sin problemas. Cómo saben que el Cisplatin es difícil de tolerar, te dan toda clase de cosas antes y después de la infusión.
No solo me dieron esteroides, también me dieron Zofran y otra droga llamada Emend que ayudaba a prevenir las náuseas. Tomaba todo tipo de cosas para poder facilitar el proceso.
Para la quimioterapia de mantenimiento hicieron lo mismo pero sin el Cisplatin. Seguían siendo cuatro ciclos de tres semanas cada uno, pero el primer día la infusión era mucho más corta; entre seis y siete horas. En total, estuve en quimioterapia por ocho meses.
¿Cuales fueron los efectos secundarios de la quimioterapia?
La náusea es la que más recuerdo. Lo peor son los efectos secundarios de los medicamentos que atacan los efectos secundarios de la quimioterapia. Los esteroides son brutales, interrumpen tu sueño y te afectan emocionalmente.
No lo llamaría necesariamente un efecto secundario de la quimioterapia, sino el efecto secundario del cambio repentino en la vida. Sin embargo, creo que es una parte muy importante del tratamiento.
Además de la receta médica, me gustaría que les dieran a todos una receta para recibir cuidados paliativos y para visitar al trabajador social, al terapeuta o algún tipo de apoyo emocional. Creo que ahí yace la clave para hacerle frente a esto y es directamente proporcional a qué tan bien uno tolera los tratamientos y la calidad de vida.
Hablando más específicamente, el primer ciclo salió bastante bien; no tuve esa náusea. El segundo también, pero estas cosas se acumulan. Ya para el cuarto lo estaba sintiendo. Recuerdo que apenas pude salir del laboratorio de infusión. Solo hice cuatro rondas con el Cisplatin. Cada tres semanas iba para el siguiente ciclo.
Después pasamos a lo que llaman “quimioterapia de mantenimiento” la cual no tiene Cisplatin. Sin embargo, continué recibiendo Avastin y Alimta lo cual era mucho más tolerable pero aún tenía efectos secundarios. Seguía tomando medicamentos contra las náuseas, esteroides y desarrollé presión alta.
Hay que acomodarse al calendario: La primera semana no debía agendar nada. Solo planeaba estar en casa y pegada al Netflix. Entonces empiezas a mejor y para la tercer semana ya te sientes mejor. Esa era la semana buena y tenía que acomodar todo en esa tercer semana. Esto se repetía cada tres semanas.
Por favor califica los efectos secundarios que tuviste debido a la quimioterapia.
Todos tienen experiencias diferentes. Lisa calificó los efectos secundarios de la quimioterapia con un 8 de 10, lo que significa que ella tuvo una experiencia un poco más difícil.
En cuanto a su experiencia con la quimioterapia de mantenimiento, Lisa nos dio un 6 de 10, lo que nos indica que tuvo una mejor experiencia que con la quimioterapia primaria en la cual si tuvo que recibir infusiones de Cisplatin.
¿Cómo respondiste a la quimioterapia?
Dependiendo de los síntomas y de cómo me sintiera era como me agendaban las citas para los escaneos. Tuve buena respuesta al Cisplatin, así que rápidamente empezamos a ver cambios positivos en los exámenes.
Nunca tuvimos resultados perfectos, pero los resultados fueron increíbles al punto que después de dos ciclos de quimioterapia pude estar sin tanque de oxígeno. Fue algo estupendo. Por lo general siempre era la persona más joven en el laboratorio de infusión, pero también era la que tenía peor aspecto porque tenía el tanque de oxígeno y la manguera en la nariz.
Cuando iba al baño tenía que cargar con el poste de la infusión, el tanque y todos los cables que siempre se enredaban. La quimioterapia fue muy efectiva, pero no es tolerable a largo plazo. Después empecé la quimioterapia de mantenimiento y los síntomas empezaron a reaparecer.
La tos volvió y las exploraciones comenzaron a mostrar que el cáncer regresaba. Después de ocho meses claramente ya no estaba funcionando.
Afortunadamente, descubrí antes que mi cáncer mostró una mutación ROS1 positivo. Sabíamos que había un medicamento de terapia dirigida que podía tomar para eso, así que cambié a ese tratamiento.
¿Se te cayó el cabello?
Me dijeron que se caería. Por lo general el Cisplatin hace que los pacientes pierdan su cabello. Me lo corté la primera vez y fue entonces que empecé a buscar pelucas. ¡Son bastante caras!
Me arrepentí de comprarlas porque mi cabello adelgazó pero nunca se cayó por completo. Todavía están en mi armario sin usar.
Probablemente me hubiera enfocado más en ello si se me hubiera caído por completo, pero como no sucedió decidí enfocarme más en otros detalles mucho más importante y en cómo le diría a mis hijos. El diagnóstico indicaba que el tratamiento duraría aproximadamente nueve meses, así que el cabello en verdad no era algo importante.

¿Cómo te enteraste de la terapia dirigida?
Me hicieron la biopsia en el Hospital El Camino, el hospital local aquí en Mountain View. El procedimiento se realizó el 10 de enero y más tarde descubrí que a partir del 1 de enero de ese año fue cuando comenzaron a probar todas las biopsias de cáncer de pulmón que se realizaron a través del laboratorio de patología para revisar la mutación ROS1.
Entonces, sin que yo tuviera que pedir las pruebas genéticas, ellos ya habían instituido un proceso en el que lo hacían automáticamente unos días antes de mi biopsia.
Pasaron algunas semanas para que los resultados llegaran, así que no lo descubrí hasta después de comenzar la quimioterapia. Como ya habíamos iniciado el tratamiento decidimos continuarlo hasta que dejara de hacer efecto.
Desde muy temprano supe que tenía ROS1+ y que había una terapia dirigida. El problema era que la terapia dirigida no había sido aprobada por la Administración de Drogas y Alimentos (FDA en Inglés), por lo que el oncólogo general del hospital con quien había estado trabajando nunca había usado ese tratamiento en mi tipo de cáncer porque para eso tenía que ser aprobado primero.
Entonces, al investigar por mi cuenta, descubrí que los resultados habían sido tan buenos que la FDA había acelerado el proceso ya que la compañía ya estaba en las últimas fases del proceso de aprobación.
Inclusive el seguro ya lo estaba aprobando para algunos pacientes. Así que le pedí que me lo recetara y lo sometiera a la aprobación del seguro para que lo tuviéramos disponible. Mi doctora se mostró dudosa así que tuve que abogar por mí misma.
¿Tuviste que abogar por ti misma?
Sí porque la doctora me quiso tranquilizar diciendo que si la primer quimioterapia no funcionaba entonces podíamos probar otros tipos. Yo le dije que no quería hacer eso y que había escuchado cosas muy buenas sobre la terapia dirigida, así que prefería tratar eso.
En ese momento, ¿cómo te sentías?
Mi médico me dijo que tenía cáncer de pulmón etapa IV, pero pero nunca me dio un tiempo restante de vida. Evité buscar cosas en Google al respecto. Finalmente, después de un tiempo, agarré confianza y lo hice, pero no es algo bueno. No obstante, los datos que uno encuentra están desactualizados ya que las terapias dirigidas están cambiando las tazas de supervivencia dramáticamente.
Soy el tipo de persona que necesita saber más. Algunos pacientes prefieren no saber nada y tener a alguien cercano encargándose de todo eso y que solo les diga lo que necesitan saber, pero yo necesitaba saberlo directamente.
Hice mucha investigación por mi cuenta. A veces es difícil de leer, pero creo que entre más esté uno informado mejor.
¿Tuviste efectos secundarios por la terapia?
Cuando me cambié a este tratamiento fue más difícil incluso que la quimioterapia porque me causaba más náuseas. Recuerdo que durante meses me tendía en el suelo de mi cuarto para tratar de combatir los mareos.
No tuve semanas malas. Simplemente mi cuerpo se ajustó después de un tiempo. Fue constante; sin altibajos. Me siento agradecida porque llevo ya casi cuatro años tomando el medicamento. Hay algunas cosas crónicas. Tengo un edema y náuseas constantes.
Simplemente es algo de la vida diaria a lo que debo acostumbrarme. En este caso hay ciertas cosas con las que vivo y que nunca se van, mientras que con la quimioterapia hay días buenos y días malos.
¿Cuánto tiempo llevas con el tratamiento de píldoras?
He sido muy, pero muy afortunada. Empecé con la terapia dirigida llamada Xalkori en septiembre de 2014. Me dijeron que los el medicamento haría efecto entre 12 y los 18 meses, pero ya estoy por llegar a mi cuarto año tomándolo.
Claramente soy una excepción, lo cual es genial, pero también es estresante porque sé que estoy ganando la lotería de momento pero puede ser que pronto se termine.
No conozco a mucha gente. Cuanto más avanzo, menos gente conozco que ha durado más que yo. Conozco a mucha gente que está tomando este medicamento, pero ya no digo: ‘Quiero ser como esa personas que lleva cuatro o cinco años con este medicamento.’
Ahora soy yo a quien todos están mirando. Esa es mi lucha particular ahora mismo; ¿cómo me enfrento a eso ahora? Me siento bien por el momento y por suerte no tengo síntomas que me estén causando gran preocupación. Este ha sido el período más largo sin escaneos que he tenido desde mi diagnóstico.
Mientras que anteriormente me hacían escaneos cada dos o tres meses, el año pasado cambiamos a cada cuatro meses por un par de ciclos. ¡Esta es la primera vez que llevo seis meses sin escaneo así que estoy muy feliz!
Vida Fuera del Tratamiento
¿Cómo le hablaste a tus hijos acerca del cáncer?
Llegué a casa con oxígeno y enferma y mi madre básicamente se mudó durante meses. Fue un cambio radical. No había esconderse de los niños, para bien o para mal.
No necesariamente creo que haya sido peor, porque es un lugar extraño en el que estoy ahora donde parezco normal, pero sé que todavía estoy enfrentando una situación muy aterradora. Eso es algo extraño para mí, para no ver a los niños pequeños.
En cierto modo, tener esto tangible: está esta cosa, es real y puedes verlo, creo que ayuda a procesar. Ayuda a todos a enfrentarlo y lidiar con eso.
He tenido amigos que fueron directamente a la terapia dirigida y es como, oh mamá estaba enferma y ahora está mejor y cuando empeoraron, fue como otro trauma.
Así que mi familia no tuvo esa experiencia. Tuvimos que enfrentarlo de frente. Definitivamente me puse en contacto con terapeutas y trabajadores sociales para ayudarnos a descubrir cómo ayudar a los niños a lidiar con esto. Aún así, hace más de cuatro años, seguimos visitándolos.
No es tan constante. No es tan intenso como lo fue en el primer año, pero sigue siendo algo que forma parte de nuestras vidas. Tratamos de hacerle frente. Tenemos una biblioteca de libros y herramientas, herramientas para la ansiedad, desde libros para colorear hasta bolas de estrés y juegos.
Todo este conjunto de sistemas de apoyo, ya sean sus maestros en la escuela o los terapeutas que hemos contratado o los médicos que lo saben, cosas así.
¿Cuál es tu consejo para otros padres?
Creo que es depende del niño. Tienes que tener un cierto nivel de deferencia y dejar que el niño dirija. No hasta el punto de ignorarlo por completo. Tengo dos hijos: Uno a quien le gusta hablar de eso y conocer todos los detalles, y otro que apenas hace preguntas. Así que me comunico con ellos de manera totalmente diferente.
Al que siempre me pregunta le comparto la información. Con mi hijo que no hace preguntas me aseguro de siempre incluirlo en la conversación poco a poco para evitar que entre en un estado de negación. Creo que conocer a tu hijo es lo más importante.
Busca a los profesionales.
No creo que se pueda hacer sin la guía de un experto, porque es algo que no se aprende hasta que se vive por cuenta propia. Busque a alguien profesional. Si no funciona no se dé por vencido. Todos necesitamos diferentes tipos de personalidades y apoyo.
La primera trabajadora social en el hospital no era compatible con nuestra familia, pero finalmente encontré a la persona adecuada. A veces hay que hacer prueba y error, pero sepa que es algo esencial.
¿Cómo te pusiste en contacto con los profesionales?
Tuve algunas fuentes. El hospital cuenta con trabajadores sociales en el personal, pero esas personas no terminaron siendo compatibles con nuestra familia. El primer año tuvimos trabajadores sociales que estaban en la escuela y eran realmente buenos y muy amables.
El año próximo se cambiaron y el reemplazo no fue igual de bueno, así que terminé investigando, hablando con amigos y familiares. Fue así como encontré gente por mi cuenta que no era parte del hospital.
¿Cuál es tu consejo para pacientes que acaban de ser diagnosticados con cáncer de pulmón?
Mi consejo número uno para cualquier paciente con cáncer de pulmón es que se haga una prueba genética. Sin importar quien sea, e incluso si tiene antecedentes de tabaquismo o si es un paciente mayor, todos deben realizarse pruebas genéticas porque nunca se sabe si su cáncer tiene mutaciones dirigibles.
Si lo hace, sus estadísticas de supervivencia cambian drásticamente.
Su calidad de vida es importante. En mi caso, hay cosas con las que tengo que lidiar día a día, pero en general vivo una vida bastante normal. Llevo a mis hijos a la escuela, tomo clases de ejercicio, viajo; hago el 90% de las cosas que hacía antes.
Es lo más cercano que puedo llegar a mi antigua vida con un diagnóstico como este. Es mucho más normal que con la quimioterapia en la cual tengo que estar pegada a la bolsa de infusión cada tres semanas.
También, busque a su gente.
Una vez que recibe un diagnóstico positivo de una mutación genética, o si es negativa, vaya y busque a gente con su misma condición. Hoy en día hay grupos de todo tipo. Entre más específico sea el grupo mejor ya que entre más se informe mejor será el resultado.
SI encuentra a ese grupo estará inmediatamente puesta al tanto de los estudios clínicos y tratamientos, conferencias, efectos secundarios, etc. Será mucho más fácil conseguir esa información en vez de buscar por cuenta propia entre miles y miles de bases de datos.
Lo que en algún momento se conocía como incurable está cambiando.
Existen nuevos tratamientos como la immunoterapia y la terapia dirigida que, aunque no son curas del todo, le otorgan al paciente muchos más años de vida que los que tendrían hace diez años.
Existe una población que ahora sabe que vive con una condición como esta pero que sigue con su vida. Yo ya no estoy pegada a mi tanque de oxígeno sin salir de mi casa, sino que vivo mi vida.
Al principio es difícil salir al mundo porque aunque te ves normal y la gente te trata de manera normal, tu sabes que por dentro estás lidiando con algo y a veces no te sientes bien o estás inestable emocionalmente. Es un proceso y toma tiempo ajustarse.
Es lo que pasa tras haber vivido una experiencia que realmente desestabiliza el ambiente al que uno está acostumbrado; uno sabe lo repentino que es y como te afecta y eso te deja traumado.
No es lo mismo saber que todos vamos a morir algún día y decir, por ende, que hay que vivir cada día al máximo, a haber vivido una experiencia que literalmente te puso entre la vida y la muerte y tener que vivir con eso cada día.

¿Cómo lidiaste con el estrés emocional?
Creo que estoy mejorando en eso. Honestamente, abrazo la vida y digo, está bien, esta es mi situación. Muchas personas tienen cosas difíciles con las que viven, ya sea que vivan en un lugar devastado por la guerra o en la pobreza o con un diagnóstico serio; todos tenemos nuestras luchas y en este momento esta es la mía.
¿Qué voy a hacer para seguir viviendo mi vida y seguir buscando mis planes a futuro? Lo que hice fue planear un viaje para seis meses después. Se me hizo algo un poco raro pero me estoy acostumbrando.
¿Qué fue lo que más te ayudó?
Hago todo tipo de cosas. Muchas de ellas me las recomiendan una y otra vez, como la meditación. No me gusta meditar pero lo intento.
He hecho todas las otras cosas fáciles como conseguir libros para colorear y libros divertidos para leer, revistas, todo tipo de cosas para calmarme. Depende de los gustos de cada quien, pero tener pelotas para el estrés, plastilina, libros, series de TV; todo ayuda.
Creo que es genial y divertido, pero en realidad se trata más de un cambio de mentalidad. Hay que aceptar el lugar en el que estoy y que puede ser que esté ahí por un tiempo. Eso me permitió vivir mi vida día a día.
Tomó mucho tiempo, conversaciones con amigos, terapeutas y muchos libros encontrar la manera de seguir viviendo con mi condición.
La familia es una parte importante de este viaje.
El cáncer no solo me afectó a mí; le afectó a toda mi familia. Y aunque todos me han apoyado mucho, todos han tenido sus procesos también.
Estoy segura de que fue, y sigue siendo, aterrador para mi esposo enfrentar la posibilidad de perder a su pareja y de tener que criar a nuestros hijos como padre soltero. De igual manera mis padres siguen angustiados por la posibilidad de perder a su hija.
No me puedo poner en sus zapatos, pero noto que todos hemos pasado por esto de maneras distintas y a cada quien nos ha afectado de manera personal.

El apoyo llegó de aquellos que ya habían pasado por traumas.
Me sorprendió un poco ver qué amigos aparecían y qué amigos no. No los estoy juzgando, simplemente muchas veces dependía de si habían tenido alguna experiencia con este tipo de diagnósticos.
Tengo dos amigos que habían perdido a un padre por esclerosis amiotrófica lateral (ELA). También tengo una amiga cuyo esposo fue diagnosticado con cáncer apenas unos años atrás. Ellos tenían un marco de referencia para enfrentar la mortalidad y lidiar con un trauma de esta magnitud.
Los amigos que no tenían ese marco de referencia simplemente no entendían lo que necesitaba o deseaba o qué límites eran apropiados o inapropiados. Es interesante ver cómo se desarrolla eso.
Es difícil porque, por un lado, creo que uno debe de salir de la zona de confort ya que tiendo a ser introvertida y se me dificulta pedirle ayuda a la gente. Así que aprecio cuando alguien es un poco más agresivo y toma la iniciativa antes de que yo les pida cualquier cosa.
El apoyo también llegó de lugares inesperados.
Creo que depende de la relación que uno tenga con esas personas. Había personas con las que no tenía una relación estrecha que se acercaron conmigo.
Una mujer que era mi estudiante en unas clases de acondicionamiento físico que enseñé se acercó, pero en verdad no la conocía muy bien. Fue muy generosa y me trajo comida junto con otra gente. Así o hizo de nuevo otras varias veces y un día me dijo que si quería salir a caminar para platicar le dijera.
Me contó que ella perdió a su esposo por un cáncer cerebral.Gracias a eso nos volvimos más cercanas. En situaciones como esta es mejor no ser agresivo. Hay gente con la que uno se conecta debido a que ellos entienden dado a que han pasado por experiencias similares.
